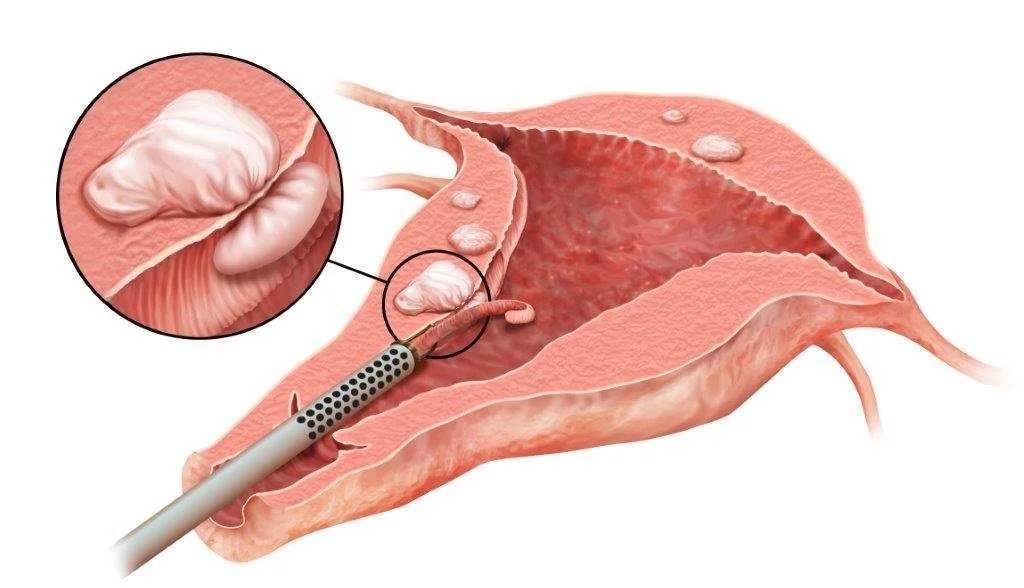
Гістероскопія матки дозволяє лікарю заглянути всередину порожнини органу через тонкий оптичний інструмент, введений через піхву та шийку матки. Ця мініінвазивна маніпуляція триває від 10 хвилин для простого огляду до години з лікуванням, часто проводиться амбулаторно без загальної анестезії. Пацієнтки бачать на екрані реальну картинку слизової, що робить діагностику точною на 95% — золотий стандарт для виявлення поліпів, міом чи спайок.
Уявіть, як гістероскоп, подібний до гнучкої змійки з камерою, розсуває стінки матки фізіологічним розчином і розкриває приховані проблеми, які УЗД могло пропустити. Діагностична версія просто оглядає, операційна одразу видаляє утворення, а офісна — робить усе в кабінеті без розрізів. Тисячі жінок щороку проходять її в Україні, повертаючись додому того ж дня з полегшенням від кровотеч чи безпліддя.
Ця процедура не просто обстеження — вона часто стає ключем до вагітності чи нормального циклу, мінімізуючи ризики порівняно з відкритою хірургією. За даними досліджень 2025 року, успіх діагностичної гістероскопії сягає 94,8%, а ускладнення трапляються рідко. Розберемо все по поличках, щоб ви відчули впевненість перед візитом до гінеколога.
Що таке гістероскопія матки: сутність і еволюція методу
Гістероскоп — це ендоскопічний прилад діаметром 2,9–5 мм з оптики 12–30 градусів, освітленням і каналами для інструментів чи рідини. Він вводиться трансвагінально, без розрізів, дозволяючи оглянути ендометрій, цервікальний канал, гирла труб. Розширення порожнини відбувається солевым розчином (ізотонічним, безпечним) чи CO2 для діагностики — це як заповнити кімнату свіжим повітрям, щоб побачити кожен куточок.
Історія почалася в 1869 році, коли італійський лікар Панталеоне використав цистоскоп для видалення поліпа матки — революційний крок від сліпих вишкрібань. У 1925-му з’явився CO2 як дистензор, а в 1980-х — офісні версії з мінімальним болем. Сьогодні, у 2026-му, біполярна енергія та механічні системи видалення (як TruClear) роблять процедуру швидшою та безпечнішою, скорочуючи час на 30% порівняно з 2010-ми.
Типи гістероскопії відрізняються за метою та умовами. Діагностична фіксує зображення, бере біопсію; операційна (резектоскопія) ріже, коагулює чи витягує утворення. Офісна — “see-and-treat” у кабінеті з vaginoscopy (без спекулумів, менше болю), ідеальна для поліклінік України. Жорсткі гистероскопи для операцій, гнучкі — для амбулаторії.
Показання до гістероскопії: від кровотеч до безпліддя
Найчастіше гістероскопію призначають при аномальних маткових кровотечах — рясних місячних чи постменопаузальних, де УЗД показує потовщення ендометрія. Поліпи ендометрія трапляються у 20–40% жінок з такими симптомами, і процедура їх видаляє одразу, зупиняючи кровотечу в 90% випадків.
Ось ключові показання, структуровані для ясності:
- Аномальні кровотечі: метрорагія, гіперплазія ендометрія — гістероскопія уточнює, чи злоякісне потовщення, і лікує фокально.
- Безпліддя та невиношування: спайки (синехії, 15–30% причин), перегородки матки — розсічення підвищує шанси на вагітність на 40–50%.
- Міома субмукозна: тип 0–II, до 4 см — резекція без лапароскопії, з рецидивом менше 10%.
- Поліпи, аденоміоз, чужорідні тіла: видалення ВМС чи залишків після пологів/аборту.
- Підготовка до ЕКЗ: перевірка порожнини, контроль ендометріту — стандарт у репродуктології.
- Інші: вади розвитку матки, контроль після гормональної терапії.
Ці показання роблять гістероскопію незамінною: наприклад, у жінки з рецидивними викиднями спайки видно лише так, а не на УЗД. Перехід до наступного: але не всім можна, тож розберемо обмеження.
Протипоказання, ризики та ускладнення гістероскопії
Абсолютні протипоказання — вагітність (крім видалення ВМС), активна інфекція тазу (ендометрит), рак шийки чи ендометрія. Відносні: стеноз цервіксу, сильна кровотеча, серцеві хвороби — тоді обирають УЗД спершу. Підготовка мазками та антибіотиками знімає більшість бар’єрів.
Ризики низькі, але реальні. Ось таблиця основних ускладнень з частотою за NCBI StatPearls 2025:
| Ускладнення | Частота | Профілактика/лікування |
|---|---|---|
| Перфорація матки | ~1% | Контроль глибини, УЗД-моніторинг; консервативно або лапароскопія |
| Інфекція | 0,01–1,4% | Антисептики, антибіотики при риску |
| Перевантаження рідиною | <1% | Моніторинг дефіциту (<2,5 л), діуретики |
| Кровотеча | Рідко | Коагуляція, окситоцин |
| Вазовагальна реакція | 0,2–1,8% | Пауза, Тренделенбург |
Джерела даних: NCBI StatPearls, оновлено 6 квітня 2025 р. Загальний ризик ускладнень — 0,28% для діагностики, 0,95% для операційної (ACOG). Офісні процедури безпечніші, бо без наркозу. Більшість — самопомічна, серйозні — менше 0,1%.
Підготовка до гістероскопії: що робити пацієнтці
Підготовка починається за 1–2 тижні: УЗД малого тазу, мазки на флору/онкоцитологію, кров на згортання, ВІЛ/сифіліс, ЕКГ при хронічних хворобах. На 7–10 день циклу ендометрій тонкий — ідеально. За 5–7 днів — пробіотики чи свічки для мікрофлори.
Напередодні: легка вечеря, без алкоголю/куріння. Прийняти знеболення (ібупрофен 400 мг). Офісну роблять без голодування, операційну — натщесерце під наркозом. Обговоріть анестезію: парацервікальну блокаду чи седативну для комфорту. Психологічно: розслабтеся, візьміть близьку — біль як сильні місячні, минає за хвилини.
- Консультація гінеколога: анамнез, УЗД.
- Аналізи: загальний/біохімічний крові, коагулограма.
- Гінекологічний огляд, мазки.
- За 1–2 дні: антисептичні спринцювання.
- День процедури: гігієна, зручний одяг.
Така підготовка знижує ризики на 50%. Тепер до самого процесу — серце процедури.
Як проходить гістероскопія: покроковий опис
Лежачи в літотомічному положенні, з порожнім сечовим. Vaginoscopy: гістероскоп у піхву, роздув, просування до цервіксу — безболісно. Розширення матки 50–80 мм рт.ст. розчином, огляд: стінки рожеві, гладкі чи з вузлами?
Для операційної — канал для петлі чи ножиць. Тривалість: 10–20 хв діагностика, 30–60 хв резекція. Моніторинг рідини — ключ до безпеки.
- Анестезія: місцева/седація/загальна.
- Введення: без спекулумів, до порожнини.
- Огляд: ендометрій, остії труб, патологія.
- Дії: біопсія, поліпектомія (петлею чи механікою), міомектомія.
- Завершення: видалення інструменту, контроль УЗД.
- Спостереження 1–2 год.
Ви на екрані бачите свою матку — захоплює! Біль пульсуючий, але короткий.
Відновлення після гістероскопії: що чекати
Амбулаторно — додому через годину. Виділення криваві 3–7 днів, як місячні; уникати піднятих вантажів, sex 1–2 тижні. Біль — парацетамол. Температура >38° — до лікаря. 90% без ускладнень, робота через день.
Контроль через 7–10 днів: гістологія, УЗД. При резекції — гормони для регенерації. Емоційно: полегшення, бо проблема вирішена. Довгостроково: цикл нормалізується за місяць, вагітність можлива за 1–3.
Переваги гістероскопії над альтернативами: порівняння
Гістероскопія перевершує УЗД (чутливість 70–80% vs 95%) та сліпу біопсію (пропускає 10–20% фокусних уражень). Ось таблиця:
| Метод | Точність | Інвазивність | Лікування |
|---|---|---|---|
| Гістероскопія | 95% | Міні | Так |
| Трансвагінальне УЗД | 70–85% | Ні | Ні |
| Біопсія (вишкрібання) | 80–90% | Середня | Частково |
Джерела: ACOG, порівняльні дослідження. Гістероскопія економить час, уникає повторів. Тренд 2026: 70% офісних у розвинених клініках.
Поради пацієнтам перед і після гістероскопії
- Оберіть клініку з сучасним обладнанням (Bettocchi чи Olympus) — менше болю.
- Запитайте vaginoscopy: на 30% комфортніше.
- Візьміть знеболення заздалегідь, дихайте глибоко під час.
- Після: спринцювання хлоргексидином, білизна бавовняна, без тампонів.
- Симптоми тривоги: лихоманка, рясна кров — терміново до лікаря.
- Для ЕКЗ: робіть за 1–2 місяці до — підвищує імплантацію на 15%.
Ці поради з практики гінекологів роблять досвід легким. Ви впораєтеся!
Гістероскопія відкриває нові горизонти в гінекології, з mini-скопами та AI-аналізом на підході. Якщо кровотечі турбують чи мрієте про дитину — це ваш шанс на здорову матку без рубців.












Залишити відповідь