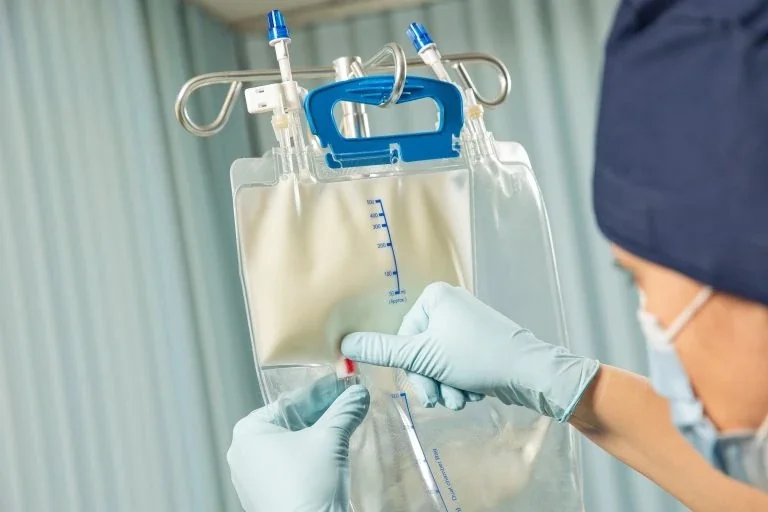
Парентеральне харчування – це метод введення всіх необхідних поживних речовин безпосередньо в кровотік, минаючи шлунково-кишковий тракт. Воно стає незамінним, коли звичайна їжа чи зондове годування неможливі через операції, важкі травми чи захворювання кишечника. У таких випадках крапельниця з балансованою сумішшю перетворюється на справжній ланцюг порятунку, підтримуючи сили тіла, поки травна система відновлюється.
Цей підхід використовують у реанімаціях, онкології та неонатології, де пацієнти не можуть їсти самостійно. За даними МОЗ України, парентеральне харчування застосовують для новонароджених з ускладненнями, забезпечуючи їх білками, жирами та вуглеводами без ризику для ШКТ. Воно не просто годує – воно стабілізує метаболізм, запобігаючи виснаженню м’язів і органів.
Але успіх залежить від точного розрахунку доз і постійного контролю. Неправильне введення може призвести до метаболічних збоїв, тому лікарі керуються сучасними протоколами, як ESPEN 2025, які наголошують на пріоритеті ентерального шляху, але рекомендують парентеральний як альтернативу.
Що ховається за терміном “парентеральне харчування”?
Слово “парентеральне” походить від латинського “para” – поруч, і “enteron” – кишечник, тобто “поз кишківником”. Це повноцінна заміна звичайного раціону: суміш містить усе – від амінокислот для будівництва тканин до вітамінів для імунітету. На відміну від ентерального харчування через зонд, тут речовини потрапляють прямо в судини, розподіляючись миттєво.
Існують два основні типи: тотальне (повне, TPN) і часткове (PPN). Тотальне призначають при повній непрацездатності ШКТ, наприклад, після резекції кишечника. Часткове доповнює пероральне годування, коли пацієнт їсть мало. У 2026 році стандартні “all-in-one” контейнери спрощують процес: усе змішано в одному пакеті, готовому до інфузії.
Цей метод еволюціонував від перших експериментів у 1960-х, коли Стенлі Дадрік годував дитину з коротким кишечником місяцями. Сьогодні технології дозволяють точний контроль, роблячи процедуру безпечнішою та ефективнішою.
Показання: коли без парентерального харчування не обійтися
Лікарі призначають його, якщо ентеральне харчування неможливе понад 7 днів у критичних пацієнтів. Класичні випадки – кишкова непрохідність, фістули з великими втратами, панкреатит чи постопераційний ілеус. У онкології, особливо при раку стравоходу чи підшлункової, воно дає перепочинок травленню під час хімії.
У травматології парентеральне харчування рятує після опіків чи множинних переломів, коли калорійність потребує 30-40 ккал/кг на добу. Для недоношених немовлят це норма: за протоколами МОЗ, воно забезпечує 2-3 г білка/кг, запобігаючи гіпотрофії.
- Абсолютні показання: повна обструкція ШКТ, масивна резекція кишечника, тяжкий сепсис з паралічем кишечника.
- Відносні: важка мальабсорбція при хворобі Крона, алергія на ентеральні суміші, короткочасний “відпочинок” ШКТ після операцій.
- Спеціальні групи: ВІЛ з кандидозом стравоходу, опіки понад 30% поверхні тіла.
Перед початком оцінюють нутритивний статус: альбумін <30 г/л, вага <90% норми – сигнал до старту. Перехід від ентерального роблять поступово, щоб уникнути рефідінг-синдрому з падінням фосфору.
Компоненти парентеральних сумішей: ідеальний баланс
Суміш розраховують індивідуально за формулою Харріса-Бенедикта, коригуючи на стрес-фактор (1,2-1,5 для сепсису). Енергія: 25-30 ккал/кг, білок 1-1,5 г/кг, ліпіди до 1,5 г/кг. Вода – 30-40 мл/кг, залежно від нирок.
Ось ключові елементи в таблиці для наочності:
| Компонент | Джерело | Добова доза (дорослий 70 кг) | Функція |
|---|---|---|---|
| Вуглеводи | Глюкоза 10-50% | 3-5 г/кг (210-350 г) | Основне джерело енергії (45-60% калорій) |
| Ліпіди | Емульсії (Інтраліпід, SMOFlipid з омега-3) | 1-1,5 г/кг (70-105 г) | Енергія, есенціальні жирки (20-30% калорій) |
| Амінокислоти | Суміші (Аміноплазмаль, 10-20%) | 1-2 г/кг (70-140 г) | Синтез білків (15-20% енергії) |
| Електроліти | Na, K, Ca, Mg, P | Індивідуально (Na 1-2 ммоль/кг) | Баланс рідин |
| Вітаміни/мінерали | Комплекси (Cernevit, Addaven) | Повний спектр | Профілактика дефіциту |
Дані адаптовано за рекомендаціями ESPEN 2025. Для печінки – суміші з розгалуженими амінокислотами, для нирок – низькобілкові. Жирові емульсії з риб’ячим жиром зменшують запалення, як показують дослідження 2026.
Способи введення: від периферичної вени до центрального катетера
Периферичне (PPN) – для короткострокового (до 2 тижнів): осмолярність <900 мОсм/л, через руку. Центральне (TPN) – для тривалого: через SVC за допомогою PICC чи тунельованого катетера, дозволяючи гіперосмолярні розчини.
- Встановлення катетера під УЗД для стерильності.
- Інфузія 24/7 або циклічно (12-18 год вночі) для комфорту.
- Фільтри 1,2 мкм проти мікробів.
Вдома це реально з навчанням родичів: портативні інфузори, щотижневі аналізи. У паліативі циклічний режим полегшує життя, дозволяючи рухливість.
Переваги, які роблять його незамінним
Парентеральне харчування прискорює загоєння ран на 20-30%, знижуючи смертність у реанімації. Воно точне: калорії підганяють під потреби, уникаючи перегодовування. Для дітей – ріст без стресу для кишечника.
Порівняно з голодуванням, воно зберігає м’язи, підтримує імунітет. У хірургії ESPEN радить комбінувати з ентеральним для бар’єрної функції кишківника.
Ускладнення: тіні на шляху успіху та як їх уникнути
Інфекції катетера – до 5-10%, метаболічні – гіперглікемія (контроль інсуліном), гіпофосфатемія. Печінкова недостатність (PNAC) від надлишку глюкози: обмежити до 5 мг/кг/хв.
- Механічні: тромбози – антикоагулянти.
- Метаболічні: електролітні збої – щоденний моніторинг.
- Довгострокові: остеопороз, атрофія слизової – мінімізувати тривалість.
Профілактика: стерильність, культура крові з катетера, ротація місць уколу. У 2026 нові емульсії з омега-3 знижують ризик на 40%.
Моніторинг: очі та вуха лікаря на варті
Щоденно: глюкоза, електроліти, вага. Щотижня: печінкові проби, тригліцериди, азот сечовини. У дітей – фосфор, кальцій. Симптоми тривоги: лихоманка, набряки, спрага.
Інфузомат контролює швидкість 50-100 мл/год. Для дому – телемедицина з аналізами раз на тиждень.
Типові помилки в парентеральному харчуванні
Багато ускладнень виникають від поспіху: старт з повної дози замість 50% – шок для печінки. Ігнор глюкози призводить до коми. Не менш небезпечно – забувати вітаміни, викликаючи цингу. Ще пастка: одноманітні емульсії без омега-3, що провокує запалення. Родичі вдома часто не міняють катетер вчасно – інфекція! Рішення: протокол щоденного чеку, поступовий нарост.
Найгірша помилка – відкладати ентеральне, бо атрофія кишківника починається за 3 дні.
Парентеральне харчування в неонатології: ніжний баланс для малюків
Для недоношених (<1500 г) – з 1-го дня: 40-60 мл/кг глюкози, 2 г/кг амінокислот. Уникають сої через алергію. Кейс: хлопчик 28 тижнів на TPN 4 тижні набрав 500 г, без сепсису. МОЗ покриває безоплатно в пакетах неонатальної допомоги.
Перехід до ентерального – ключ, бо парентеральне пригнічує моторику.
Сучасні тренди: інновації 2025-2026 років
ESPEN 2025 акцентує: PN лише якщо ентеральне <60%. Новинка – емульсії з омега-3 (SMOFlipid), зменшуючи PNAC на 50%. Персоналізовані суміші за геномом, нанофільтри проти забруднень. В Україні – стандарти МОЗ з “все в одному” контейнерами, доступні в аптеках.
Домашнє PN росте: 10% хворих на короткий кишечник живуть роками з портативними помпами. Майбутнє – AI для розрахунку доз, роблячи годування точнішим і людянішим.
Парентеральне харчування – не остання інстанція, а потужний інструмент, що повертає сили. З правильним підходом воно відкриває двері до одужання, даючи час для чудесного відновлення.












Залишити відповідь