Біль у підшлунковій залозі може вдарити зненацька, наче гострий кинджал у верхній частині живота, що розтікається теплом по спині й змушує зігнутися вдвоє. Цей орган, захований глибоко в черевній порожнині, схожий на тихого робітника, який невтомно виробляє ферменти для травлення та інсулін для контролю цукру в крові, але коли він “повстає”, відчуття стають нестерпними. Багато хто плутає ці сигнали з банальним переїданням чи стресом, але ігнорування їх може призвести до серйозних ускладнень, як-от хронічний панкреатит чи навіть діабет.
Цей біль часто описують як оперізуючий, ніби тугий пояс стискає тіло від живота до лопаток, посилюючись після їжі чи алкоголю. Він не просто ниє – він пульсує, супроводжується нудотою, що накочує хвилями, і слабкістю, яка висмоктує сили з усього організму. Розуміння, як саме болить підшлункова, допомагає вчасно розпізнати проблему й уникнути довгих ночей без сну через нестерпний дискомфорт.
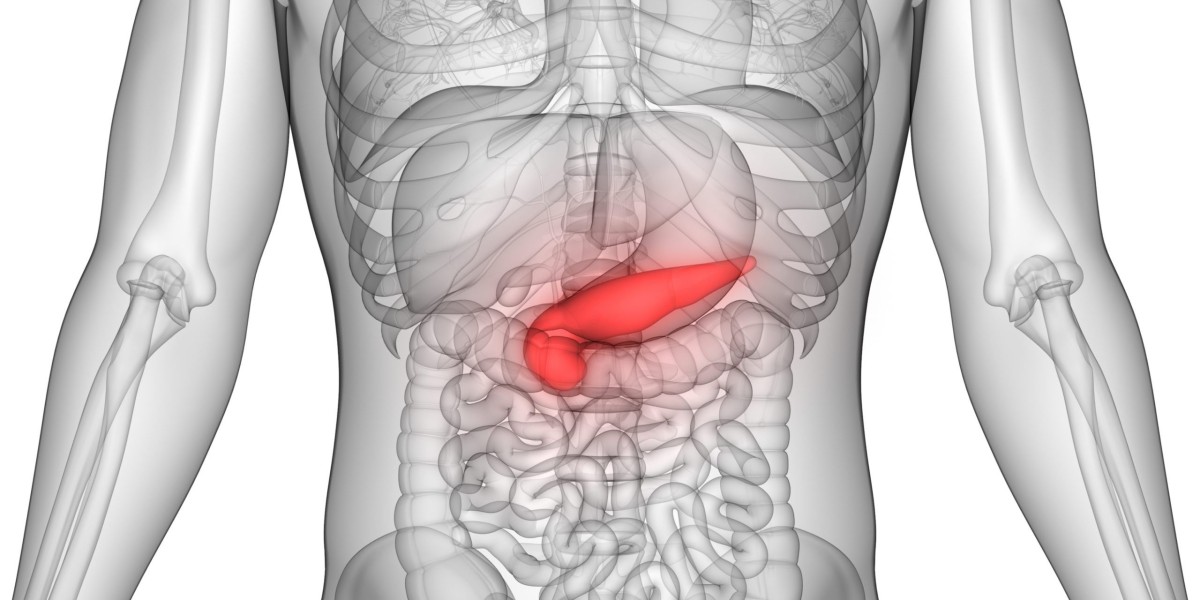
Де ховається підшлункова залоза і чому її біль такий підступний
Підшлункова залоза – це довгастий орган, схожий на витягнуту грушу, що лежить позаду шлунка, з’єднуючись з дванадцятипалою кишкою. Вона важить близько 80-100 грамів і досягає 15-20 сантиметрів у довжину, виробляючи щодня до 1,5 літра травного соку з ферментами, як амілаза чи ліпаза, які розщеплюють їжу. Коли запалення вражає її тканини, біль виникає через тиск на сусідні органи, ніби камінь у черевику, що з кожним кроком стає нестерпним.
Цей дискомфорт підступний, бо може маскуватися під інші проблеми: хтось думає на серцевий напад через іррадіацію в ліву руку, а дехто – на виразку шлунка. За даними медичних джерел, таких як dila.ua, підшлункова розташована в епігастрії, тож біль часто локалізується в центрі живота, поширюючись ліворуч або назад. Уявіть, як ферменти, призначені для їжі, починають “їсти” саму залозу – це автодеструкція, що викликає гострий напад.
У хронічних випадках біль стає постійним супутником, наче тихий гул у вухах, що не дає зосередитися. Він посилюється в положенні лежачи, змушуючи пацієнтів сидіти, нахилившись уперед, щоб полегшити тиск. Така особливість робить діагностику складною, але вчасне УЗД чи КТ може розкрити таємницю.
Симптоми болю в підшлунковій: від перших сигналів до критичних станів
Перші симптоми підшлункової залози часто починаються з гострого болю, що наростає поступово, ніби повільно розпалюється вогнище. Біль локалізується у верхній частині живота, іноді віддає в спину чи ліве плече, і триває від кількох годин до днів. Супроводжується нудотою, блювотою, яка не приносить полегшення, і здуттям, що робить живіт твердим, як барабан.
У гострому панкреатиті, за інформацією з onclinic.ua, пацієнти скаржаться на лихоманку, прискорений пульс і жовтяницю, коли шкіра набуває лимонного відтінку через закупорку жовчних проток. Хронічна форма проявляється постійним дискомфортом, втратою ваги через порушення травлення – їжа просто не засвоюється, залишаючи відчуття вічної втоми. Діарея з жирним блиском, або стеаторея, стає ще одним маркером, бо ферменти не розщеплюють жири.
Не ігноруйте супутні ознаки, як-от сухість у роті чи постійна спрага, що можуть сигналізувати про розвиток діабету через пошкодження клітин, які виробляють інсулін. У жінок симптоми іноді плутають з гінекологічними проблемами, а в чоловіків – з простатитом, додаючи плутанини. Якщо біль супроводжується темною сечею чи світлим калом, це критичний сигнал – час до лікаря, бо ігнорування може призвести до некрозу тканин.
Причини, чому підшлункова залоза починає боліти: від звичок до генетики
Причини болю в підшлунковій залозі часто кореняться в повсякденних звичках, ніби бомба уповільненої дії. Надмірне вживання алкоголю – один з головних винуватців, бо етанол блокує протоки, змушуючи ферменти накопичуватися всередині органу. Жовчні камені, мігруючи з жовчного міхура, закупорюють шляхи, викликаючи запалення, подібне до затору на жвавій трасі.
Інфекції, травми живота чи навіть деякі ліки, як стероїди, можуть запустити процес. Генетичні фактори грають роль: мутації в генах CFTR підвищують ризик, особливо в сім’ях з історією панкреатиту. За даними rmc.kh.ua, куріння подвоює шанси, бо токсини пошкоджують клітини, а ожиріння додає навантаження через жирові відкладення.
У 2025 році, з урахуванням стресових факторів як блекаути чи хронічна тривога, як згадується в lb.ua, травна система страждає більше – стрес уповільнює моторику, посилюючи проблеми. Автоімунні захворювання чи віруси, як COVID-19, іноді провокують реактивний панкреатит, роблячи причину багатогранною. Розуміння цих тригерів допомагає запобігти атакам, перетворюючи знання на щит.
Діагностика: як точно визначити, що болить саме підшлункова
Діагностика починається з детального опитування: лікар розпитує про характер болю, дієту та алкоголь, ніби детектив збирає докази. Аналізи крові на амілазу та ліпазу – ключові, бо їх підвищений рівень сигналізує про запалення; норма амілази – до 100 Од/л, але при атаці вона стрибає втричі.
УЗД черевної порожнини візуалізує набряк чи камені, а КТ з контрастом розкриває некроз чи кісти з точністю до міліметра. Ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ) – більш інвазивний метод, що дозволяє не тільки побачити, але й усунути закупорку. Магнітно-резонансна томографія ідеальна для хронічних форм, показуючи рубці в тканинах.
У складних випадках біопсія підтверджує рак чи аутоімунні процеси. Важливо комбінувати методи, бо один аналіз може ввести в оману – наприклад, підвищена амілаза буває й при ниркових проблемах. Своєчасна діагностика, як правило, рятує від ускладнень, перетворюючи підозру на впевненість.
Лікування болю в підшлунковій: від домашніх заходів до хірургії
Лікування підшлункової залози починається з негайного голодування – ніякої їжі, тільки внутрішньовенне живлення, щоб дати органу “відпочити”. Знеболювальні, як парацетамол, полегшують страждання, а антибіотики борються з інфекцією при ускладненнях. Ферментні препарати, такі як Креон, компенсують дефіцит, допомагаючи травленню.
При хронічному панкреатиті дієта стає основою: низькожирова, з частими маленькими порціями, уникаючи алкоголю та гострого. Хірургія потрібна, якщо камені чи кісти не піддаються – ендоскопічне видалення або навіть резекція частини залози. У 2025 році, за даними bilyak.com.ua, лапароскопічні методи зменшують ризики, роблячи відновлення швидшим.
Альтернативні підходи, як фітотерапія з ромашкою, доповнюють, але не замінюють медицину. Регулярні перевірки запобігають рецидивам, а зміна способу життя – ключ до довгострокового полегшення. Кожен крок у лікуванні – це крок до нормального життя без болю.
Типові помилки при болю в підшлунковій: як не погіршити ситуацію
Багато хто робить помилки, намагаючись впоратися з болем самостійно, і це може обернутися катастрофою. Ось ключові пастки, з емодзі для нагадування:
- 🛑 Ігнорування болю, думаючи, що “саме минеться” – це призводить до ускладнень, як некроз, бо запалення прогресує без втручання.
- 🍺 Продовження вживання алкоголю чи жирної їжі під час атаки – ферменти активізуються, посилюючи автодеструкцію тканин і подовжуючи страждання.
- 💊 Самолікування знеболювальними без консультації – препарати як ібупрофен можуть подразнювати шлунок, маскуючи справжню проблему.
- 🚫 Відмова від дієти після полегшення – хронічний панкреатит повертається, викликаючи постійну втому та втрату ваги через порушення всмоктування.
- 🩺 Затримка з візитом до лікаря, чекаючи “кращого моменту” – гострий напад може перейти в шок, з падінням тиску та зневодненням.
Уникаючи цих помилок, ви захищаєте себе від непотрібних ризиків. Пам’ятайте, краще перестрахуватися, ніж шкодувати про втрачений час.
Профілактика: як уникнути болю в підшлунковій на все життя
Профілактика болю в підшлунковій – це щоденний вибір, ніби інвестиція в здоров’я. Збалансована дієта з низьким вмістом жирів, багата на овочі та фрукти, зменшує навантаження на орган. Відмова від куріння та алкоголю –must, бо вони руйнують клітини поступово, наче іржа на металі.
Регулярні фізичні вправи, як ходьба чи йога, покращують кровообіг і знижують стрес, який, за новими даними 2025 року, впливає на травлення. Контроль ваги запобігає ожирінню, а щорічні перевірки – ранньому виявленню каменів. Якщо є генетична схильність, консультації з гастроентерологом стають рутиною.
У повсякденні уникайте переїдання, особливо ввечері, і пийте достатньо води – це розріджує соки, полегшуючи роботу залози. Такі звички не тільки запобігають болю, але й додають енергії, роблячи життя яскравішим.
Коли звертатися до лікаря: червоні прапорці, що не можна ігнорувати
Звернення до лікаря стає критичним, коли біль не вщухає за добу, супроводжуючись блювотою чи лихоманкою понад 38 градусів. Жовтяниця чи темна сеча – сигнали закупорки, що вимагають негайної допомоги. Втрата ваги без причини чи постійна діарея – ознаки хронічної форми.
Якщо біль посилюється після їжі чи алкоголю, не чекайте – це може бути гострий напад. У дітей чи літніх людей симптоми менш виражені, тож будьте пильні. Швидка діагностика рятує життя, перетворюючи потенційну кризу на керовану ситуацію.
Статистика показує, що вчасне лікування знижує ризик ускладнень на 70%, роблячи профілактику золотим стандартом. Не відкладайте візит, бо здоров’я – це не лотерея, а свідомий вибір.
Життя з проблемами підшлункової: історії та поради від пацієнтів
Багато хто, переживши напад, ділиться історіями, ніби попередженнями для інших. Один пацієнт описував біль як “вогонь у животі”, що змусив його кинути алкоголь назавжди, повернувши радість повсякденності. Інша розповідала, як дієта з маленькими порціями перетворила її на кулінарного експерта здорової їжі.
Ці досвіди підкреслюють важливість підтримки: групи в соцмережах, як на X, де люди діляться порадами про те, як впоратися з нудотою чи обрати ферменти. Життя з хронічним панкреатитом – не вирок, а нова норма з фокусом на баланс. З часом біль стає рідкістю, а знання – силою, що допомагає жити повноцінно.











Залишити відповідь